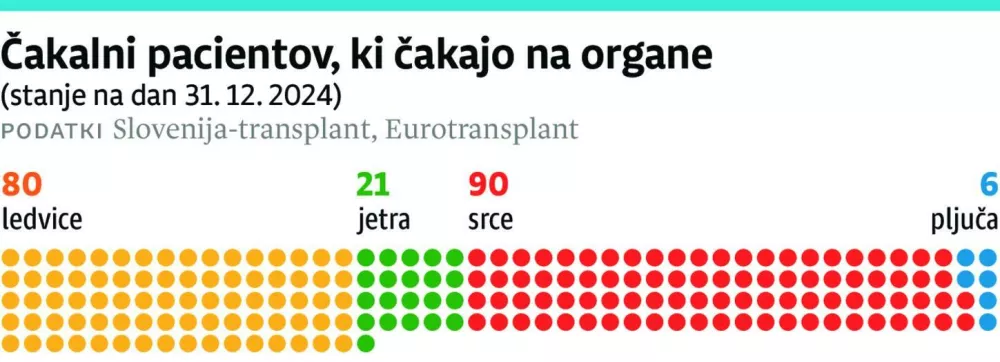
V svetu, kjer na tisoče bolnikov nestrpno čaka na odrešilni klic, ki bi jim prinesel nov telesni organ, Slovenija izstopa po številu darovalcev. Leta 2023 smo se s povprečjem več kot 30 darovalcev organov na milijon prebivalcev uvrstili na peto mesto na svetu in tudi lani smo bili v zgornjem delu svetovne lestvice. Kljub tem optimističnim številkam pomanjkanje organov ostaja pereč problem tako pri nas kot v Evropi in svetu. V Sloveniji na leto umre od 9 do 17 ljudi, ki čakajo na presaditev (lani 12), na celotnem območju Eurotransplanta pa ta številka doseže od 1000 do 1200 bolnikov na leto. Največ ljudi v Sloveniji čaka na presaditev srca in ledvic, pri čemer so čakalne dobe za ledvice med najkrajšimi znotraj Eurotransplanta prav zaradi dobrega slovenskega donorskega programa.
Čeprav imamo zelo dobro delujoč nacionalni sistem donorskih bolnišnic in visoko podporo javnosti, zaradi majhnosti sami ne moremo vedno pravočasno zagotoviti ustreznega organa za vsakega bolnika. Zato je Slovenija že 23 let enakopravna članica Eurotransplanta, mednarodne neprofitne fundacije za izmenjavo organov, ki združuje osem geografsko bližnjih držav s skupno več kot 139 milijoni prebivalcev. Ta povezava je ključnega pomena, saj omogoča naši državi, da kljub svoji majhnosti zagotavlja ustrezne organe za zdravljenje bolnikov, še posebej v nujnih primerih. Takrat sistem deluje na principu vzajemnosti; ko Slovenija prejme organ, postane dolžnik, in dolg se povrne v obratni situaciji. Prav tako Slovenija ponudi organe drugim v mreži, kadar nima primernega prejemnika doma. V Eurotransplantu deluje tudi centralni register vseh bolnikov, ki potrebujejo presaditev, in na podlagi podatkov o darovalcu se išče najboljše možno ujemanje. Tako se zagotavljajo stalna izmenjava med vsemi državami članicami, optimalno iskanje najustreznejših prejemnikov in prejemnic ter s tem večje možnosti za končne odlične rezultate zdravljenja s presaditvijo, pojasnjuje dr. Andrej Gadžijev, direktor Zavoda RS za presaditve organov in tkiv Slovenija-transplant.
Ustaljeni del oskrbe
Kljub uspehom se Slovenija zgleduje po najboljših, kot je Španija, ki je že leta najuspešnejša država na področju darovanja organov. Lani so presegli 50 darovalcev na milijon prebivalcev. Tam imajo postopke darovanja izjemno dobro integrirane v klinično prakso, kjer darovanje organov velja za ustaljen del oskrbe ob koncu življenja. Pri bolnikih, pri katerih je na osnovi klinične slike jasno, da se bo življenje izteklo, se vedno pomisli tudi na možnost darovanja. Ta pristop si želijo vzpostaviti tudi v Sloveniji, zato vsako leto organizirajo izobraževanja v sodelovanju s španskim inštitutom DTI. V Španiji se o možnosti darovanja pogovarjajo že ob sprejemu v bolnišnico, kar kaže na visoko stopnjo zaupanja javnosti, zgrajenega s transparentnim in etičnim delovanjem. »Držijo se preprostega principa, da ima vsak pravico postati darovalec po smrti in da ni prav, da se bolniku, ki izpolnjuje ustrezne pogoje za darovanje, taka želja ne izpolni,« izpostavlja dr. Gadžijev.
Eden od predsodkov, s katerim se potencialni darovalci pri nas obračajo na zavod, je, da nekateri menijo, da niso primerni darovalci zaradi starosti ali zdravstvenega stanja. »Kljub načelni podpori darovanju se precej ljudi ne opredeli za to, ker predpostavljajo, da njihovo zdravje ni dovolj dobro, da opredelitev nima smisla, ker so kadilci, da so prestari in podobno. Se pravi, da na osnovi samoocene zaključijo, da zaradi načina življenja ali kronične bolezni po smrti ne bodo primerni za darovanje. Pa to ne drži. Nekdo ima lahko neko kronično bolezen, težjo razvado ali številne zdravstvene težave, pa bo še vedno lahko darovalec, če ne gre za sistemsko prizadetost vseh, za zdravljenje s presaditvijo primernih organov.«
Večina odgovornih posameznikov je primernih darovalcev tudi v visoki starosti (tudi prek 90 let). Zadnja desetletja je povprečna starost darovalcev prek 50 let in se bliža že 60. letom in le z redkimi izjemami gre večinoma za bolnike z najmanj eno prisotno kronično boleznijo, praviloma pa več. Če gre za resno okvaro posameznega organa, potem ta ni primeren za presaditev. Če drugi organi niso prizadeti, umrli še vedno lahko reši več življenj. Z napredkom znanosti na tem področju je številne organe kljub manjši prizadetosti možno uspešno presaditi, za to pa se uporablja stopenjsko ocenjevanje primernosti. Prejemnik je prav tako dodatno zaščiten, saj mora dati soglasje za presaditev določenega organa, zato je tudi natančno seznanjen s tem, za kakšno kakovost organa gre, kadar ocenjujejo, da gre za večje stopnje tveganja po presaditvi. V visoko urgentnih primerih včasih rešujejo življenje s presaditvijo manj kakovostnega organa, da bolnik lahko preživi do naslednje operacije, ko dobi praviloma kakovostnejši organ.
Smrt v bolnišnici
Prvi pogoj za darovanje organov je, da človek umre v nadzorovanem okolju, kar v našem sistemu predstavljajo donorske bolnišnice, ki imajo oddelke za intenzivno medicino, na katerih je v skladu z zakonodajo mogoče dokazati smrt po nevroloških kriterijih (možgansko smrt). Če umrete zunaj bolnišnice, pri nas trenutno ne morete postati darovalec. Smrt mora biti znanega izvora. Šele ko je potrjena in nedvoumno dokazana, lahko stečejo postopki za darovanje, ki se začnejo s preverjanjem opredelitve, pogovorom s svojci, vzdrževanjem darovalca do morebitnega odvzema in stopenjskim ocenjevanjem primernosti – najprej darovalca, nato pa posameznega organa – za zdravljenje s presaditvijo. »Ker gre za natančen proces, med katerim lahko odkrijemo tudi kontraindikacije za odvzem, niso vedno vsi organi primerni za presaditev. Včasih umrli sploh ni primeren kot darovalec, takrat gre največkrat za invazivni karcinom z metastazami ali neozdravljivo sistemsko okužbo, ki vodi v večorgansko odpoved,« pojasni dr. Andrej Gadžijev.
Pomembno pa je ločiti med opredelitvijo za darovanje in dejanskim darovanjem. Opredelitev je izraz podpore in solidarnosti, torej šele prvi korak, medtem ko morajo biti za dejansko darovanje izpolnjeni vsi zakonski in medicinski pogoji – torej smrt v nadzorovanem okolju, kjer se najprej dokaže možganska smrt. Opredelitev za darovanje je preprosta. Najhitreje se lahko posamezniki elektronsko opredelijo prek portala eUprava, kar vzame manj kot dve minuti. Podatek se varno hrani v elektronskem registru Slovenija-transplanta in je do smrti zaklenjen ter neviden v drugih bazah. Možna je tudi osebna opredelitev s podpisom obrazca na lokacijah, navedenih na spletni strani www.slovenija-transplant.si, večinoma na območnih enotah Rdečega križa.
Najvišja oblika pomoči
Za dr. Andreja Gadžijeva je darovanje organov najvišja oblika pomoči drugemu človeku, saj s tem dejanjem dejansko rešujemo življenja. Gre za altruistično dejanje v trenutku, ko sami zapuščamo ta svet. Vsem, ki oklevajo, sporoča, naj zaupajo v naš sistem, ki je pregleden in varen. »Statistično obstaja trikrat večja verjetnost, da bomo potrebovali tak način zdravljenja, kot pa da bomo sami postali dejanski darovalci.« Ob tem vabi k iskanju informacij pri zanesljivih virih, kot je spletna stran zavoda.
Odločno obsoja trgovino z organi kot kaznivo in neetično dejanje. Priznava, da se to še vedno dogaja, predvsem v državah z neurejeno zakonodajo in revščino, kjer ljudje v obupu prodajajo svoje organe, najpogosteje ledvice. »V Sloveniji, v našem sistemu, nikoli nismo zasledili organa nepreverjenega izvora. K temu pripomorejo majhnost države, organizirana mreža javnih zdravstvenih ustanov, preglednost sistema ter etično naravnani in prostovoljni sistemi darovanja. Imeli pa smo nekaj primerov, ko so se naši državljani zdravili v tujini, in potem iskali zdravniško pomoč doma. Po vsaki transplantaciji je potrebno vodenje in zdravljenje vse življenje, slej ko prej mora vsak bolnik po transplantaciji vstopiti v zdravstveni sistem. Naši bolniki imajo zagotovljen dostop do vrhunskega zdravljenja, ki ga zagotavljajo v kliničnem centru v Ljubljani, ki je tudi edini prejemniški in edini transplantacijski center za zdravljenje s presaditvijo organov v Sloveniji,« pojasni sogovornik. Dodaja, da se področje presaditev nenehno razvija, vendar Slovenija novosti sprejema premišljeno, včasih celo preveč previdno.